La spondylarthrite ankylosante (SA) est un type d’arthrite qui affecte la colonne vertébrale. Les symptômes de la spondylarthrite comprennent la douleur et une raideur allant du cou au bas du dos. Les os de la colonne vertébrale (vertèbres) fusionnent, ce qui conduit à une rigidité de la colonne vertébrale. Ces changements peuvent être légers ou graves et peuvent conduire à une posture courbée. Un diagnostic et un traitement précoces aident à contrôler la douleur et la raideur. Ils peuvent aussi réduire ou prévenir une déformation importante.
Quels sont les signes et symptômes de la spondylarthrite ankylosante ?
Les signes et les symptômes de la spondylarthrite ankylosante apparaissent très souvent de manière progressive, avec un pic d’apparition entre 20 et 30 ans. Les symptômes initiaux sont généralement une douleur sourde chronique dans le bas du dos ou dans la région fessière, qui est associée à une raideur du bas du dos. Les personnes atteintes ressentent parfois une douleur et une raideur qui les réveillent tôt le matin.

Au fur et à mesure que la maladie progresse, on observe des symptômes comme une perte de mobilité de la colonne vertébrale, avec une limitation de la flexion antérieure, de la flexion latérale et de l’extension de la colonne lombaire. Les caractéristiques systémiques sont courantes, avec une perte de poids, de la fièvre ou une fatigue. La douleur au repos est parfois sévère mais elle peut s’améliorer avec l’activité physique. L’inflammation et la douleur peuvent être cependant récurrentes à divers degrés, indépendamment du repos et des mouvements.
La maladie peut se produire dans n’importe quelle partie de la colonne vertébrale. Elle peut aussi toucher la colonne vertébrale entière, parfois avec une douleur référée à l’une ou l’autre fesse. La maladie peut impliquer de l’arthrite aux hanches et aux épaules. Lorsque la maladie se présente avant l’âge de 18 ans, elle est plus susceptible de causer de la douleur et un gonflement des articulations des membres inférieurs. Dans les cas prépubères, des symptômes tels qu’une douleur et un gonflement peuvent également se manifester aux chevilles et aux pieds. Une ectasie des gaines de la racine du nerf sacré peut survenir, mais elle est moins fréquente.
Environ 40% des personnes atteintes de cette pathologie auront également une inflammation de la chambre antérieure de l’œil, causant des douleurs oculaires, des rougeurs, et une sensibilité à la lumière. On pense que cela est dû à l’association entre la pathologie et l’uvéite. Chez les hommes, la maladie peut être accompagnée d’une inflammation de la prostate et de maladies cardiovasculaires. L’atteinte cardiovasculaire peut inclure une inflammation de l’aorte, une insuffisance de la valve aortique ou des troubles du système de conduction électrique du cœur. L’atteinte pulmonaire est caractérisée par une fibrose progressive de la partie supérieure du poumon.
Chez une minorité d’individus, la douleur ne commence pas dans le bas du dos, ni même dans le cou, mais dans une articulation périphérique telle que la hanche, la cheville, le coude, le genou, le talon ou l’épaule. Cette douleur est généralement causée par une enthésite, une inflammation du site où un ligament ou un tendon s’attache à un os. L’inflammation et la douleur dans les articulations périphériques sont plus courantes chez les jeunes patients. De nombreuses personnes souffrent également d’une inflammation intestinale, qui peut être associée à la maladie de Crohn ou à une colite ulcéreuse.
La spondylarthrite ankylosante juvénile (JAS) est une forme rare de la maladie qui diffère de la forme adulte la plus courante. L’atteinte des grosses articulations des membres inférieurs est plus fréquente que les maux de dos caractéristiques qu’on observe chez les adultes atteints de SA. La tarsite ankylosante de la cheville est une caractéristique commune, de même que la présence de l’allèle HLA-B27.
Quelles sont les causes de la spondylarthrite ?
Bien que la cause de la spondylarthrite soit inconnue, il existe un lien génétique ou familial très fort. La plupart des personnes atteintes de spondylite, mais pas toutes, sont porteurs du gène HLA-B27. Bien que les personnes porteuses de ce gène soient plus susceptibles de développer une spondylarthrite, 10% de cette population ne présente aucun signe de la maladie.

La spondylarthrite ankylosante (SA) est une maladie rhumatismale systémique, c’est-à-dire qu’elle affecte tout le corps. Environ 90% des personnes atteintes expriment le génotype HLA-B27, ce qui signifie qu’il existe une forte association génétique. Les facteurs de nécrose tumorale alpha (TNFα) et l’IL-1 sont également impliqués dans la spondylarthrite ankylosante. Les auto-anticorps spécifiques à l’AS n’ont pas été identifiés. Des anticorps cytoplasmiques sont associés à la SA, mais ne sont pas en corrélation avec la gravité de la maladie.
Le variant rs10440635 proche du gène PTGER4 a été associé à une incidence accrue de spondylarthrite ankylosante dans une étude impliquant plusieurs pays occidentaux. Le gène PTGER4 code pour le récepteur EP4 de la prostaglandine (EP4). L’activation de l’EP4 favorise le remodelage et le dépôt osseux. L’EP4 est fortement exprimé sur les sites de la colonne vertébrale impliqués dans la spondylarthrite ankylosante. Ces résultats suggèrent qu’une activation excessive de l’EP4 contribue au remodelage et aux dépôts osseux pathologiques.
L’association de l’AS avec le gène HLA-B27 suggère que la maladie implique des cellules T CD8, qui interagissent avec le HLA-B. Il est toutefois possible que les lymphocytes T CD4+ soient impliqués de manière, car le HLA-B27 semble posséder un certain nombre de propriétés inhabituelles, notamment une capacité à interagir avec les récepteurs des cellules T.
Les facteurs de risques incluent :
- le sexe : les hommes sont plus susceptibles à la maladie que les femmes
- l’âge : les premiers signes surviennent généralement à la fin de l’adolescence ou au début de l’âge adulte
- l’hérédité : la plupart des personnes atteintes de spondylarthrite ont le gène HLA-B27
Quelles sont les complications possibles ?
Dans la spondylarthrite ankylosante sévère, la formation de nouveaux os fait partie des tentatives de guérison du corps. Ce nouvel os comble progressivement le fossé entre les vertèbres et fusionne éventuellement des sections de vertèbres. Ces parties de la colonne vertébrale deviennent raides et inflexibles. La fusion peut également rigidifier la cage thoracique, limitant ainsi la capacité et les fonctions des poumons.
Les autres complications peuvent inclure:
- une inflammation oculaire (uvéite) : l’uvéite est l’une des complications les plus courantes de la spondylarthrite ankylosante. Elle peut provoquer une douleur oculaire à apparition rapide, une sensibilité à la lumière et une vision floue.
- des fractures de compression : les os de certaines personnes s’amincissent pendant les premiers stades de la spondylarthrite. Les vertèbres affaiblies peuvent s’effondrer, ce qui augmente la sévérité de la posture courbée. Les fractures vertébrales peuvent exercer une pression sur et éventuellement blesser la moelle épinière et les nerfs qui traversent la colonne vertébrale.
- des problèmes cardiaques : la spondylarthrite ankylosante peut causer des problèmes d’aorte. Une aorte enflammée peut s’agrandir au point de déformer la forme de la valve aortique du cœur, ce qui nuit à sa fonction.
Comment se fait le diagnostic ?
La spondylarthrite ankylosante peut être diagnostiquée par la description des modifications radiologiques des articulations et de la colonne vertébrale, mais il n’existe actuellement aucun test direct permettant de diagnostiquer sans ambiguïté les formes précoces de spondylarthrite ankylosante. Le diagnostic non radiologique est donc plus difficile et repose sur la présence de plusieurs caractéristiques typiques de la maladie. Ces critères de diagnostic incluent:
- une douleur inflammatoire au dos
- des antécédents d’inflammation des articulations ou des talons
- des antécédents familiaux
- un test positif pour le biomarqueur HLA-B27
- une bonne réponse au traitement par anti-inflammatoires non stéroïdiens (AINS)
- des signes d’inflammation élevée
- une manifestation de psoriasis
Si ces critères ne donnent toujours pas un diagnostic convaincant, une imagerie par résonance magnétique (IRM) peut être utile. L’IRM peut montrer une inflammation de l’articulation sacro-iliaque.
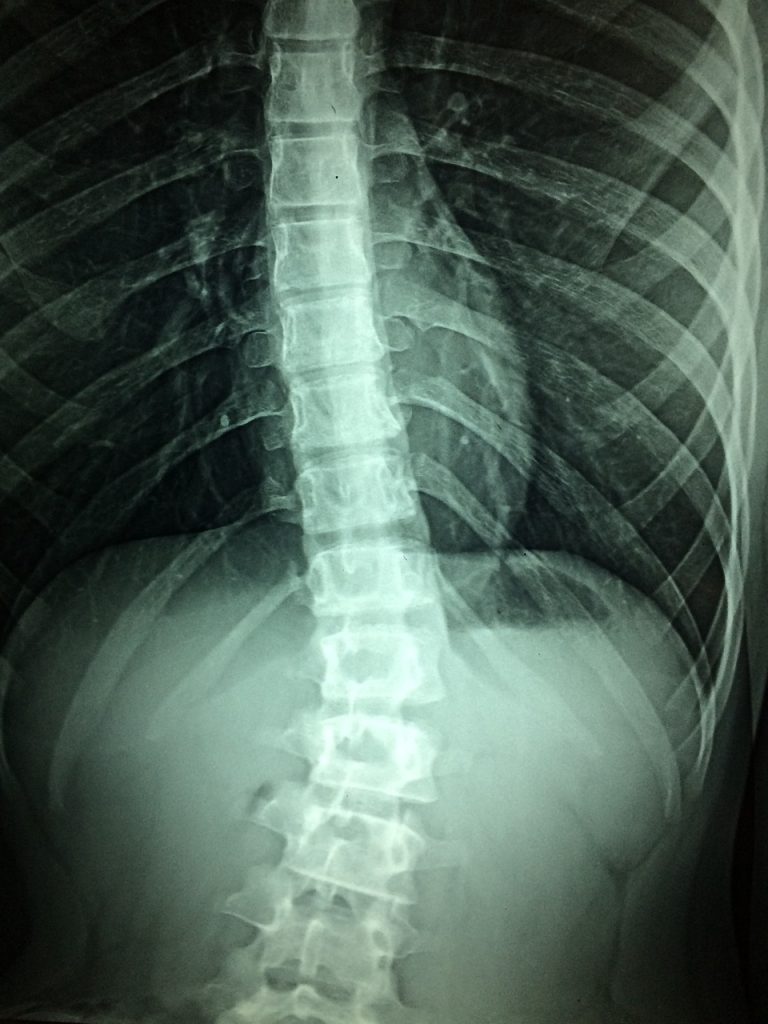
Caractéristiques radiographiques
L’imagerie par rayons X montre des érosions et une sclérose. La progression des érosions conduit à un pseudo-élargissement de l’interligne articulaire et à une ankylose osseuse. Aux rayons X, la colonne vertébrale peut révéler le quadrillage des vertèbres avec une ossification de la colonne vertébrale.
Le diagnostic aux rayons X présente l’inconvénient que les signes et les symptômes apparaissent généralement 8 à 10 ans avant que ne surviennent des modifications visibles rayons X. Les options pour un diagnostic plus précoce sont la tomographie et l’IRM, mais la fiabilité de ces tests reste incertaine.
Paramètres sanguins
Au cours des périodes inflammatoires aiguës, les personnes atteintes de SA peuvent présenter une augmentation de la concentration sanguine de protéine C-réactive (CRP) et une augmentation de la vitesse de sédimentation (RSE), mais il en existe beaucoup dont la CRP et la RSE n’augmentent pas. Par conséquent, les résultats normaux de la CRP et de la RSE ne correspondent pas avec la quantité d’inflammation réellement présente. En d’autres termes, certaines personnes atteintes de SA ont des taux normaux de CRP et d’ESR, malgré le fait qu’elles subissent une inflammation importante dans leur corps.
Test génétique
Les variations du gène HLA-B augmentent le risque de développer une spondylarthrite ankylosante, bien qu’il ne s’agisse pas d’un test diagnostique. Les personnes atteintes de la variante HLA-B27 présentent un risque plus élevé que la population générale. Un test génétique peut parfois aider au diagnostic, mais en soi il ne permet pas de diagnostiquer la SA chez une personne souffrant de maux de dos. Plus de 90% des personnes ayant reçu un diagnostic de SA sont positives au HLA-B27, bien que ce ratio varie d’une population à l’autre. Environ 50% des Afro-Américains atteints du SA possèdent le HLA-B27, alors que ce chiffre est de 80% chez les populations d’origine méditerranéenne.
L’indice d’activité de Bath
L’indice d’activité de Bath pour la spondylarthrite ankylosante (BASDAI) est conçu pour détecter le fardeau inflammatoire de la maladie. Le BASDAI peut aider à établir un diagnostic de SA en présence d’autres facteurs tels que la positivité au test HLA-B27, une douleur fessière persistante qui disparaît avec l’exercice et une atteinte des articulations sacro-iliaques évidente aux rayons X ou à l’IRM. Cet indice peut être facilement calculé et il évalue avec précision le besoin d’un traitement supplémentaire.
L’indice fonctionnel de Bath pour la spondylarthrite ankylosante (BASFI) permet d’évaluer avec précision l’affaiblissement fonctionnel causé par la maladie, ainsi que les améliorations consécutives au traitement. Le BASFI n’est généralement pas utilisé comme outil de diagnostic, mais plutôt comme un outil pour établir une base de référence et une réponse ultérieure au traitement.
Quels sont les traitements ?
Il n’existe pas de traitement curatif pour la SA, bien que les traitements et les médicaments puissent réduire les symptômes et la douleur.
Les médicaments
Les principaux types de médicaments utilisés pour traiter la spondylarthrite ankylosante sont les analgésiques et les médicaments destinés à arrêter ou à ralentir la progression de la maladie. Tous ont des effets secondaires potentiellement graves.
Le traitement principal est constitué par les anti-inflammatoires, notamment les anti-inflammatoires non stéroïdiens (AINS) tels que l’ibuprofène, la phénylbutazone, le diclofénac, l’indométacine, le naproxène et les inhibiteurs de la COX-2. Ces médicaments atténuent l’inflammation et la douleur. L’indométacine est un autre médicament de choix. Les analgésiques opioïdes constituent une autre catégorie de médicaments utilisés pour le soulagement de la douleur.
Les antirhumatismaux modificateurs de la maladie, tels que la sulfasalazine, peuvent être utilisés chez les personnes souffrant d’arthrite périphérique. En règle générale, les corticostéroïdes systémiques ne sont pas été utilisés en raison d’un manque de preuves d’efficacité.
Les antagonistes des inhibiteurs du facteur de nécrose tumorale alpha (TNFα), tels que l’étanercept, l’infliximab, le golimumab et l’adalimumab, ont montré une bonne efficacité à court terme. Ils entraînent notamment une réduction profonde et durable de toutes les mesures cliniques de la maladie. Leur coût demeure cependant un inconvénient majeur.
Des inhibiteurs anti-interleukine-6, tels que le tocilizumab, médicament approuvé pour le traitement de la polyarthrite rhumatoïde, et le rituximab, anticorps monoclonal anti-CD20, ont également fait l’objet d’essais cliniques.
Le sécukinumab, un inhibiteur de l’interleukine-17A, est une option envisageable pour le traitement de la spondylarthrite ankylosante active qui a mal réagi aux inhibiteurs du TNFα.
La chirurgie
Dans les cas graves de SA, la chirurgie peut être une option sous la forme de remplacements articulaires, en particulier au niveau des genoux et des hanches. Une correction chirurgicale est également possible pour les patients présentant de graves déformations en flexion de la colonne vertébrale, en particulier au niveau du cou. Cette procédure est toutefois très risquée.
En outre, la maladie peut avoir certaines manifestations qui rendent l’anesthésie plus complexe. Des modifications des voies respiratoires supérieures peuvent entraîner des difficultés d’intubation des voies respiratoires. Une anesthésie rachidienne et épidurale peut s’avérer difficile en raison de la calcification des ligaments. La rigidité des côtes thoraciques fait que la ventilation est principalement dirigée par le diaphragme, ce qui peut également entraîner une diminution de la fonction pulmonaire.
La physiothérapie
Bien que la thérapie physique en soit encore à ses débuts, certains exercices thérapeutiques sont utilisés pour aider à gérer les douleurs au bas du dos, au cou, aux genoux et aux épaules. Ces approches thérapeutiques incluent:
- le mouvement aérobique de faible intensité
- la stimulation nerveuse électrique transcutanée
- la thermothérapie
- la facilitation neuromusculaire proprioceptive
- les programmes d’exercices, à la maison ou sous surveillance
- les exercices de groupe
- Les exercices à impact élevé tels que le jogging, ne sont généralement pas recommandés.
Les personnes atteintes de spondylarthrite sont priées de ne pas fumer ou mâcher du tabac, car le fait de fumer aggrave leur état. Les personnes atteintes de spondylarthrite sont également invitées à dormir sur un matelas ferme. Il est déconseillé de placer de grands oreillers sous la tête, car cela pourrait favoriser la fusion du cou en position fléchie. De même, il convient d’éviter de caler les jambes sur des oreillers car cela pourrait entraîner une fusion de la hanche ou du genou en position courbée. Le patient devra choisir des chaises, des tables et d’autres surfaces de travail qui lui éviteront de s’affaisser ou de se baisser. Les fauteuils seront préférés aux chaises sans bras.
Étant donné que les personnes atteintes de spondylarthrite ankylosante peuvent facilement se blesser le cou ou le dos, il convient de prendre des précautions particulières pour éviter tout impact soudain, tel que le saut ou la chute.
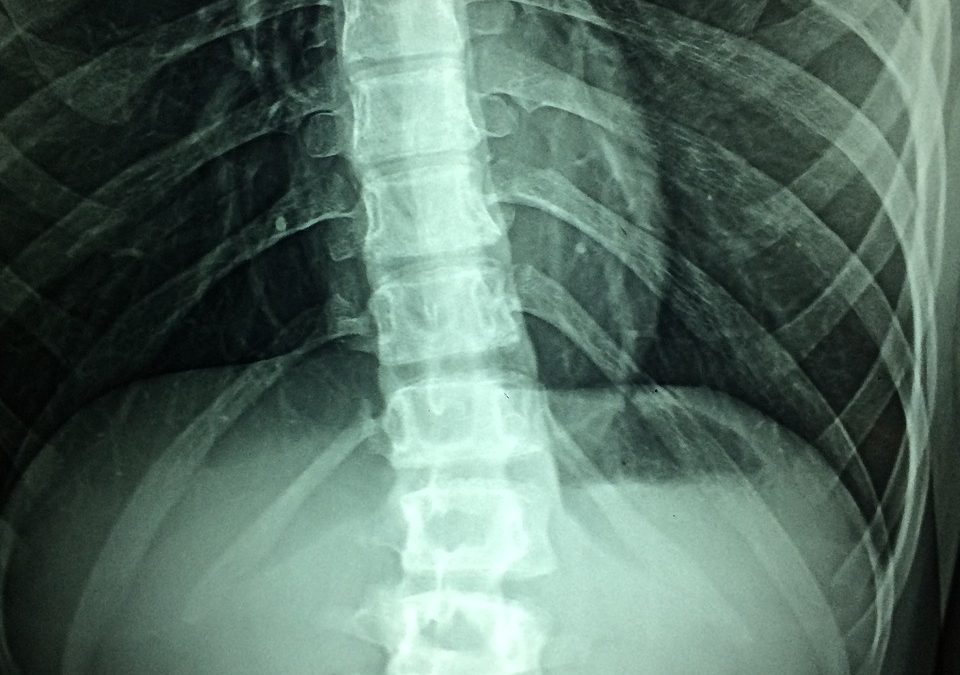
A quoi faut-il s’attendre ?
Certains patients peuvent avoir des périodes d’inflammation active suivies de périodes de rémission entraînant une invalidité minimale, tandis que d’autres présentent une inflammation aiguë et des douleurs entraînant une invalidité importante. À mesure que la maladie progresse, les vertèbres et l’articulation lombo-sacrée peuvent s’ossifier, entraînant la fusion de la colonne vertébrale. Cela place la colonne vertébrale dans un état de vulnérabilité. Elle perd son amplitude de mouvement et devient vulnérable aux fractures. Cela limite non seulement la mobilité, mais réduit également la qualité de vie de la personne touchée. La fusion complète de la colonne vertébrale peut augmenter la douleur et entraîner la destruction totale des articulations, ce qui pourrait conduire à un remplacement articulaire.
L’ostéoporose est fréquente dans la spondylarthrite ankylosante. Elle est due à la fois à une inflammation systémique chronique et à une diminution de la mobilité. Une ostéopénie ou une ostéoporose de la colonne vertébrale AP peut survenir à long terme, entraînant éventuellement des fractures de compression et une bosse du dos. L’hyperkyphose causée par la spondylarthrite ankylosante peut également entraîner une altération de la mobilité et de l’équilibre, ainsi qu’une altération de la vision périphérique, ce qui augmente le risque de chutes.
Les organes couramment touchés par la SA, autres que l’épine axiale et les autres articulations, sont le cœur, les poumons, les yeux, le côlon et les reins. Les autres complications sont la régurgitation aortique, la tendinite d’Achille et l’amylose. En raison de la fibrose pulmonaire, les tests de la fonction pulmonaire peuvent révéler une anomalie pulmonaire restrictive. Des complications très rares impliquent des affections neurologiques telles que le syndrome de la queue de cheval.
Quelle est la proportion de la population affectée par le mal ?
La maladie touche entre 0,1% et 1,8% de la population générale. Elle est la plus répandue dans les pays d’Europe du Nord et moins fréquente chez les personnes d’ascendance afro-antillaise. Bien que le ratio hommes/femmes soit de 3: 1, de nombreux rhumatologues estiment que le nombre de femmes atteintes est sous-diagnostiqué, car la plupart des femmes ont tendance à être touchées par des formes moins graves. La majorité des personnes atteintes, y compris 95% des patients d’ascendance européenne, expriment l’antigène HLA-B27 et des taux élevés d’immunoglobuline A (IgA) dans le sang.
La maladie circulatoire est la cause de décès la plus fréquente. Les patients atteints de SA présentent un risque accru de 60%de mortalité cérébrovasculaire et un risque global accru de 50%de mortalité vasculaire. Environ un tiers des personnes atteintes de spondylarthrite ankylosante sont atteintes d’une maladie grave, ce qui réduit leur espérance de vie.
Que peut faire le malade pour améliorer sa qualité de vie ?
On peut faire beaucoup de choses pour se sentir mieux et mener une vie active. Il faut continuer à bouger. L’exercice quotidien aide à rester flexible. Cela peut aider à soulager la douleur et la raideur au dos. Un kinésithérapeute peut apprendre au patient à faire de l’exercice en toute sécurité. Le malade peut s’entraîner dans une piscine chaude pour faciliter ses mouvements. S’asseoir et se tenir droit peut aider à soulager la douleur et la raideur. L’utilisation de coussins chauffants humides ou la prise de douches chaudes peuvent soulager les douleurs lombaires. Les compresses froides peuvent réduire le gonflement des articulations enflammées.

Comment a été découvert la maladie ?
La spondylarthrite ankylosante a une longue histoire. Elle a été distinguée de la polyarthrite rhumatoïde par Galen dès le IIe siècle de notre ère. Des preuves squelettiques de la maladie (ossification des articulations et des enthèses) ont été retrouvées dans les restes squelettiques d’une momie égyptienne âgée de 5 000 ans.
L’anatomiste et chirurgien Realdo Colombo a décrit ce qui aurait pu être la maladie en 1559 et le premier récit de modifications pathologiques du squelette possiblement associé à la maladie a été publié en 1691 par Bernard Connor. En 1818, Benjamin Brodie devint le premier médecin à documenter le cas d’une personne touché par la maladie.
À la fin du XIXe siècle, le neurophysiologiste russe Vladimir Bechterev en 1893, Adolph Strümpell d’Allemagne en 1897, et Pierre Marie de France en 1898 ont été les premiers à donner des descriptions adéquates permettant d’établir un diagnostic précis d’AS avant une déformation sévère de la colonne vertébrale. Pour cette raison, l’AS est également connu sous le nom de maladie de Bechterev ou de maladie de Marie-Strümpell.
Sources :
- https://arthritis.ca/about-arthritis/arthritis-types-(a-z)/types/ankylosing-spondylitis
- https://www.arthritis.org/about-arthritis/types/ankylosing-spondylitis/
- https://www.spineuniverse.com/conditions/spinal-arthritis/ankylosing-spondylitis/ankylosing-spondylitis-animation
- https://www.mayoclinic.org/diseases-conditions/ankylosing-spondylitis/symptoms-causes/syc-20354808
- https://www.nhs.uk/conditions/ankylosing-spondylitis/
- https://www.healthline.com/health/ankylosing-spondylitis
- https://www.webmd.com/back-pain/guide/ankylosing-spondylitis#1
- https://www.msk.org.au/ankylosing-spondylitis/
- https://www.medicalnewstoday.com/articles/248217.php
- https://www.betterhealth.vic.gov.au/health/conditionsandtreatments/ankylosing-spondylitis
- https://www.spondylitis.org/Overview
- https://www.versusarthritis.org/about-arthritis/conditions/ankylosing-spondylitis/
- https://medlineplus.gov/ankylosingspondylitis.html
- https://ghr.nlm.nih.gov/condition/ankylosing-spondylitis
- https://www.arthritis-health.com/video/ankylosing-spondylitis-video
- https://www.southerncross.co.nz/group/medical-library/ankylosing-spondylitis-arthritis
- https://www.medicinenet.com/ankylosing_spondylitis/article.htm
- https://physioworks.com.au/injuries-conditions-1/ankylosing-spondylitis
Jérôme est un yogi passionné depuis une dizaine d’années. Depuis, il pratique le yoga quotidiennement et a suivi de nombreuses formations pour approfondir sa pratique et ses connaissances.

Bonjour je suis sur humira depuis fevrier2019 et j’ai pris 7 kg je mange pas beaucoup il y a til un régime pour cela